Η διατροφή για ένα άτομο που λαμβάνει βασική ινσουλίνη χρειάζεται πρακτικότητα, συνέπεια και καθαρή στρατηγική. Δεν αρκεί να πούμε γενικά «τρώμε υγιεινά», γιατί στον διαβήτη το φαγητό δεν επηρεάζει μόνο το βάρος ή την πέψη. Επηρεάζει άμεσα το σάκχαρο, την ενέργεια, την πιθανότητα υπογλυκαιμίας, την ποιότητα ύπνου και μακροπρόθεσμα την υγεία των αγγείων, της καρδιάς, των νεφρών και των νεύρων.
Η βασική ινσουλίνη έχει συγκεκριμένο ρόλο: βοηθά να καλύπτονται οι ανάγκες του οργανισμού σε ινσουλίνη όταν δεν τρώμε, δηλαδή ανάμεσα στα γεύματα και κατά τη διάρκεια της νύχτας. Δεν είναι, όμως, φτιαγμένη για να αντισταθμίζει μεγάλες ποσότητες υδατανθράκων στα γεύματα. Αυτό σημαίνει ότι η επιλογή τροφών και ο τρόπος που στήνεται το πιάτο έχουν τεράστια σημασία.
Η πιο σημαντική αρχή είναι ξεκάθαρη: οι υδατάνθρακες χρειάζονται αυστηρό έλεγχο. Όχι μόνο η ζάχαρη, τα γλυκά και τα αναψυκτικά, αλλά και το ψωμί, τα παξιμάδια, το ρύζι, τα ζυμαρικά, οι πατάτες, η βρώμη, τα δημητριακά, τα όσπρια και τα φρούτα. Ακόμη και οι υδατάνθρακες ολικής άλεσης παραμένουν υδατάνθρακες και μπορούν να ανεβάσουν το σάκχαρο. Μπορεί να είναι καλύτερες επιλογές από τα επεξεργασμένα τρόφιμα, αλλά δεν είναι ελεύθερες επιλογές. Δώστε, επίσης, μεγάλη προσοχή στα αλλαντικά. Τα περισσότερα περιέχουν μεγάλες ποσότητες υδατανθράκων και δεν αποτελούνται απλώς από κρέας με καρυκεύματα, όπως πολλοί νομίζουν. Διαβάζετε πάντοτε τις ετικέτες.
Η Αμερικανική Διαβητολογική Εταιρεία αναφέρει ότι δεν υπάρχει ένα ιδανικό ποσοστό υδατανθράκων, πρωτεϊνών και λιπαρών που να ταιριάζει σε όλους τους ανθρώπους με διαβήτη. Η διατροφή πρέπει να εξατομικεύεται, ενώ η μείωση της συνολικής πρόσληψης υδατανθράκων έχει ισχυρά δεδομένα για τη βελτίωση της γλυκαιμίας σε αρκετούς ανθρώπους με διαβήτη.

Η βασική λογική του πιάτου
Το πιάτο ενός ατόμου που λαμβάνει βασική ινσουλίνη πρέπει να στηρίζεται σε τρεις άξονες: μη αμυλούχα λαχανικά, επαρκή πρωτεΐνη και καλά λιπαρά σε ελεγχόμενη ποσότητα. Οι υδατάνθρακες, όταν υπάρχουν, πρέπει να είναι μικροί, μετρημένοι και προσαρμοσμένοι στις μετρήσεις σακχάρου και στις οδηγίες του γιατρού ή του διατροφολόγου.
Ένα πρακτικό μοντέλο είναι το εξής: το μεγαλύτερο μέρος του πιάτου να καλύπτεται από λαχανικά χωρίς άμυλο, ένα σημαντικό μέρος από πρωτεΐνη και ένα μικρό μέρος από υδατάνθρακα, μόνο εφόσον αυτός έχει θέση στο προσωπικό πρόγραμμα. Για παράδειγμα, ένα γεύμα με κοτόπουλο, μεγάλη σαλάτα, ελαιόλαδο και μικρή ποσότητα οσπρίων είναι συνήθως πιο ελεγχόμενο από ένα μεγάλο πιάτο ζυμαρικών, ακόμη κι αν τα ζυμαρικά είναι ολικής άλεσης. Το Diabetes UK επισημαίνει ότι όταν κάποιος λαμβάνει σταθερές δόσεις ινσουλίνης, μπορεί να βοηθήσει η σταθερή ποσότητα υδατανθράκων από ημέρα σε ημέρα και σε παρόμοιες ώρες. Περισσότεροι υδατάνθρακες από το συνηθισμένο μπορούν να ανεβάσουν πολύ τη γλυκόζη, ενώ λιγότεροι από το συνηθισμένο μπορούν να αυξήσουν τον κίνδυνο υπογλυκαιμίας.
Άρα το ζητούμενο δεν είναι μόνο «καλές τροφές». Είναι η σωστή ποσότητα, η σωστή ώρα και η συνέπεια.
Τροφές που πρέπει να αποτελούν τη βάση
Η πιο ασφαλής βάση για τα περισσότερα γεύματα είναι τα μη αμυλούχα λαχανικά. Αυτά προσφέρουν όγκο στο πιάτο, φυτικές ίνες, βιταμίνες, μέταλλα και αντιοξειδωτικά, χωρίς να δίνουν μεγάλο φορτίο υδατανθράκων. Δεν σημαίνει ότι δεν έχουν καθόλου υδατάνθρακες, αλλά η επίδρασή τους στο σάκχαρο είναι συνήθως πολύ μικρότερη από εκείνη των αμυλούχων τροφών.
Καλές επιλογές είναι το μαρούλι, η ρόκα, το λάχανο, το αγγούρι, οι πιπεριές, τα κολοκυθάκια, το μπρόκολο, το κουνουπίδι, τα χόρτα, τα μανιτάρια, τα σπαράγγια, οι μελιτζάνες, τα ραδίκια, το σπανάκι και τα πράσινα φασολάκια σε ελεγχόμενη ποσότητα. Αυτά μπορούν να μπουν σε σαλάτες, ομελέτες, μαγειρευτά, ψητά λαχανικά ή συνοδευτικά.
Η πρωτεΐνη είναι το δεύτερο θεμέλιο. Βοηθά στον κορεσμό, στη διατήρηση της μυϊκής μάζας και στη σταθερότητα του γεύματος. Καλές επιλογές είναι τα αυγά, το ψάρι, το κοτόπουλο, η γαλοπούλα, το άπαχο κρέας σε λογική ποσότητα, το γιαούρτι χωρίς ζάχαρη, το τυρί σε ελεγχόμενη ποσότητα και τα θαλασσινά. Για όσους δεν τρώνε ζωικά προϊόντα, μπορούν να χρησιμοποιηθούν φυτικές πηγές πρωτεΐνης, αλλά χρειάζεται προσοχή, γιατί πολλές φυτικές επιλογές, όπως τα όσπρια, περιέχουν και σημαντικούς υδατάνθρακες.
Τα καλά λιπαρά μπορούν να κάνουν το γεύμα πιο χορταστικό και πιο γευστικό. Το εξαιρετικό παρθένο ελαιόλαδο, οι ελιές, οι ξηροί καρποί, οι σπόροι και το αβοκάντο είναι χρήσιμες επιλογές, αλλά όχι απεριόριστες. Έχουν πολλές θερμίδες, άρα χρειάζονται μέτρο, ειδικά όταν υπάρχει ανάγκη απώλειας βάρους.
Υδατάνθρακες: όχι απαγόρευση χωρίς σκέψη, αλλά αυστηρός έλεγχος
Οι υδατάνθρακες είναι το πιο ευαίσθητο σημείο. Δεν χρειάζεται να παρουσιαστούν όλοι ως «κακοί», αλλά πρέπει να είναι σαφές ότι είναι οι τροφές με τη μεγαλύτερη και πιο άμεση επίδραση στο σάκχαρο. Αυτό ισχύει και για τους «καλούς» υδατάνθρακες.
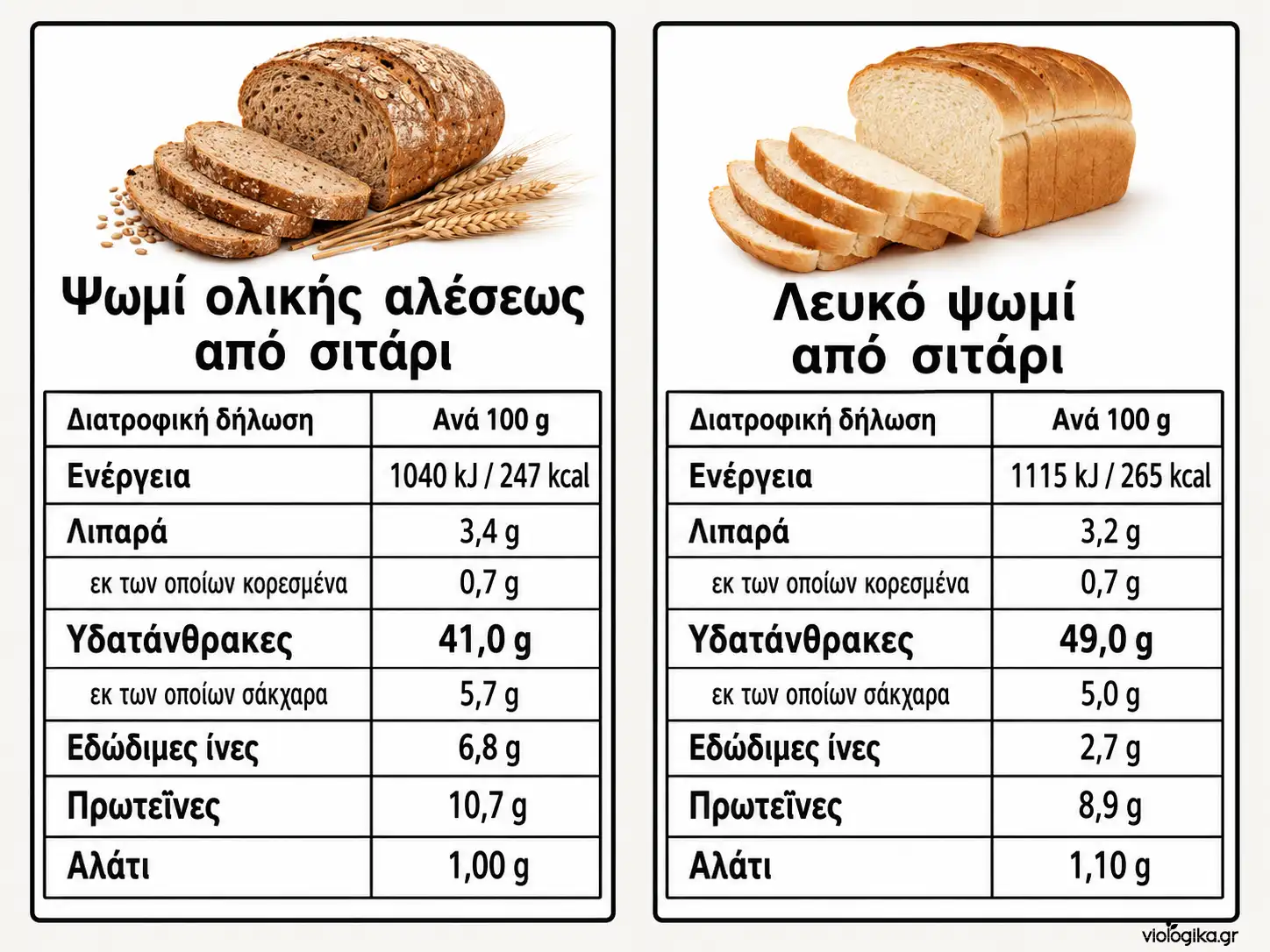
Το ψωμί ολικής άλεσης είναι καλύτερο από το λευκό ψωμί, αλλά δεν παύει να ανεβάζει το σάκχαρο. Το καστανό ρύζι έχει καλύτερο διατροφικό προφίλ από το λευκό, αλλά παραμένει αμυλούχα τροφή. Η βρώμη έχει φυτικές ίνες και βήτα-γλυκάνες, αλλά εξακολουθεί να είναι πηγή υδατανθράκων. Τα όσπρια είναι εξαιρετικά θρεπτικά, αλλά περιέχουν άμυλο. Τα φρούτα είναι φυσικές τροφές, αλλά περιέχουν σάκχαρα.
Ο Παγκόσμιος Οργανισμός Υγείας συστήνει, στο πλαίσιο μιας υγιεινής διατροφής, οι υδατάνθρακες να προέρχονται κυρίως από ολικής άλεσης δημητριακά, λαχανικά, φρούτα και όσπρια. Αυτή είναι σωστή γενική κατεύθυνση ποιότητας, αλλά για άτομα με διαβήτη και βασική ινσουλίνη η ποιότητα πρέπει να συνδυάζεται με αυστηρό έλεγχο ποσότητας.
Η πρακτική στρατηγική είναι: πρώτα περιορίζουμε την ποσότητα, μετά επιλέγουμε την καλύτερη ποιότητα. Δεν αρκεί να αλλάξει κάποιος το λευκό ψωμί με πολύσπορο, αν συνεχίζει να τρώει μεγάλη ποσότητα. Δεν αρκεί να αντικαταστήσει τα λευκά ζυμαρικά με ολικής, αν η μερίδα παραμένει μεγάλη. Δεν αρκεί να πιει φυσικό χυμό αντί για αναψυκτικό, γιατί ο χυμός μπορεί να ανεβάσει γρήγορα το σάκχαρο.

Τροφές που θέλουν μεγάλη προσοχή
Υπάρχουν τροφές που πρέπει να περιορίζονται έντονα ή να αποφεύγονται, εκτός αν υπάρχει ειδική οδηγία από τον γιατρό ή τον διατροφολόγο. Σε αυτές ανήκουν τα γλυκά, η ζάχαρη, το μέλι, οι μαρμελάδες, τα αναψυκτικά, οι χυμοί, τα ενεργειακά ποτά, τα μπισκότα, τα κρουασάν, τα κέικ, οι σφολιάτες και τα περισσότερα συσκευασμένα σνακ.
Μεγάλη προσοχή χρειάζεται και σε τροφές που συχνά θεωρούνται «υγιεινές»: μπάρες δημητριακών, granola, ρυζογκοφρέτες, κράκερ ολικής άλεσης, παξιμάδια, αποξηραμένα φρούτα, smoothies, δημητριακά πρωινού, έτοιμα γιαούρτια με φρούτα και προϊόντα «χωρίς ζάχαρη». Πολλά από αυτά έχουν σημαντικό φορτίο υδατανθράκων ή περιέχουν άμυλα και γλυκαντικά που μπορεί να μην είναι τόσο ουδέτερα όσο νομίζει ο καταναλωτής.
Οι πατάτες, το ρύζι, τα ζυμαρικά, το ψωμί, τα όσπρια και τα φρούτα δεν είναι απαραίτητα απαγορευμένα, αλλά δεν πρέπει να είναι η βάση του γεύματος. Πρέπει να αντιμετωπίζονται ως ελεγχόμενο μέρος του πιάτου, όχι ως κύριο συστατικό.
Πρωινό για άτομα που λαμβάνουν βασική ινσουλίνη
Το πρωινό είναι συχνά δύσκολο γεύμα, γιατί πολλοί άνθρωποι έχουν αυξημένη γλυκόζη το πρωί ή μεγαλύτερη αντίδραση στους υδατάνθρακες. Ένα πρωινό με ψωμί, μέλι, μαρμελάδα, δημητριακά, χυμό ή πολλά φρούτα μπορεί να ανεβάσει γρήγορα το σάκχαρο.
Καλύτερη λογική είναι ένα πρωινό με πρωτεΐνη και χαμηλότερο υδατανθρακικό φορτίο. Για παράδειγμα, αυγά με λαχανικά, γιαούρτι χωρίς ζάχαρη με λίγους ξηρούς καρπούς, ομελέτα με σπανάκι και τυρί, ή τυρί με αγγούρι και μικρή ποσότητα ψωμιού ολικής μόνο αν επιτρέπεται από το προσωπικό πλάνο.
Ένα πρακτικό πρωινό θα μπορούσε να είναι γιαούρτι στραγγιστό χωρίς ζάχαρη με λίγα καρύδια και κανέλα. Αν προστεθεί φρούτο, η ποσότητα πρέπει να είναι μικρή και να ελέγχεται με βάση τη μέτρηση σακχάρου. Άλλο παράδειγμα είναι δύο αυγά με ντομάτα, αγγούρι και λίγη φέτα. Αν υπάρχει ψωμί, αυτό πρέπει να είναι μικρή μετρημένη ποσότητα, όχι ελεύθερη προσθήκη.
Αν κάποιος παρατηρεί ότι ακόμη και μικρή ποσότητα βρώμης ή ψωμιού το πρωί ανεβάζει πολύ το σάκχαρο, αυτό είναι πρακτική ένδειξη ότι το πρωινό χρειάζεται ακόμη πιο χαμηλό φορτίο υδατανθράκων.
Μεσημεριανό γεύμα: το πιάτο πρέπει να έχει δομή
Το μεσημεριανό είναι ιδανικό γεύμα για να εφαρμοστεί η λογική του πιάτου: λαχανικά, πρωτεΐνη, καλά λιπαρά και μικρή ποσότητα υδατάνθρακα αν χρειάζεται. Η παραδοσιακή ελληνική διατροφή μπορεί να βοηθήσει, αλλά θέλει προσαρμογή. Δεν είναι όλα τα ελληνικά φαγητά αυτόματα κατάλληλα για διαβήτη, ειδικά όταν συνδυάζονται με πολύ ψωμί, πατάτες, ρύζι ή μακαρόνια. Ένα καλό μεσημεριανό μπορεί να είναι ψάρι με μεγάλη σαλάτα και ελαιόλαδο. Μπορεί να είναι κοτόπουλο με ψητά λαχανικά. Μπορεί να είναι μπιφτέκι σπιτικό χωρίς ψωμί ή φρυγανιά, μαζί με σαλάτα και βραστά χόρτα. Μπορεί να είναι ομελέτα με λαχανικά. Μπορεί να είναι όσπρια, αλλά σε ελεγχόμενη μερίδα και χωρίς υπερβολικό ψωμί.

Το λάθος είναι να γίνει το μεσημεριανό κυρίως αμυλούχο. Για παράδειγμα, μακαρόνια με λίγη σάλτσα, ρύζι με λίγο κοτόπουλο, πατάτες με λίγο κρέας ή φασολάδα με αρκετό ψωμί μπορεί να έχουν πολύ μεγάλο φορτίο υδατανθράκων. Η αναλογία πρέπει να αντιστραφεί: περισσότερη πρωτεΐνη και λαχανικά, λιγότερος υδατάνθρακας.
Βραδινό γεύμα: απλό, ελαφρύ και ελεγχόμενο
Το βραδινό είναι ιδιαίτερα σημαντικό, γιατί μπορεί να επηρεάσει το νυχτερινό και το πρωινό σάκχαρο. Ένα βαρύ βραδινό με πολλούς υδατάνθρακες μπορεί να οδηγήσει σε υψηλότερες τιμές κατά τη διάρκεια της νύχτας ή το επόμενο πρωί. Αντίθετα, ένα πολύ μικρό ή ανεπαρκές βραδινό μπορεί, σε κάποιες περιπτώσεις, να αυξήσει τον κίνδυνο υπογλυκαιμίας, ανάλογα με την αγωγή.
Καλές επιλογές για βραδινό είναι σαλάτα με τόνο ή αυγό, γιαούρτι χωρίς ζάχαρη με λίγους ξηρούς καρπούς, κοτόπουλο με λαχανικά, ομελέτα με μανιτάρια, τυρί με σαλάτα, ψητό ψάρι με χόρτα ή σούπα λαχανικών με πηγή πρωτεΐνης. Αν υπάρχει υδατάνθρακας, πρέπει να είναι ελάχιστος. Το βραδινό δεν πρέπει να γίνεται «δεύτερο μεσημεριανό» με μεγάλη ποσότητα ψωμιού, πατάτας, ρυζιού ή ζυμαρικών.
Για πολλά άτομα που λαμβάνουν βασική ινσουλίνη, το βραδινό χαμηλότερων υδατανθράκων είναι πιο ασφαλής επιλογή, πάντα με βάση τις προσωπικές μετρήσεις.
Σνακ: χρειάζονται ή όχι;
Τα σνακ δεν είναι απαραίτητα για όλους. Παλαιότερα, πολλά διατροφικά προγράμματα έδιναν συχνά μικρά γεύματα σε όλους τους ανθρώπους με διαβήτη. Σήμερα η προσέγγιση είναι πιο εξατομικευμένη. Αν κάποιος έχει σταθερό σάκχαρο και δεν πεινάει, μπορεί να μην χρειάζεται σνακ. Αν όμως υπάρχει κίνδυνος υπογλυκαιμίας, έντονη πείνα ή μεγάλο κενό ανάμεσα στα γεύματα, όπως συχνά συμβαίνει σε άτομα που ακολουθούν δίαιτα βασικής ινσουλίνης, ένα σωστά επιλεγμένο σνακ μπορεί να βοηθήσει.
Καλές επιλογές σνακ είναι λίγοι ξηροί καρποί, γιαούρτι χωρίς ζάχαρη, ένα βραστό αυγό, λίγη φέτα με αγγούρι, τυρί με λαχανικά ή μικρή ποσότητα φρούτου μαζί με πρωτεΐνη ή λίπος. Για παράδειγμα, ένα μικρό μήλο μόνο του μπορεί να ανεβάσει πιο γρήγορα το σάκχαρο από ένα μικρό μήλο μαζί με λίγα αμύγδαλα. Παρ’ όλα αυτά, και το φρούτο παραμένει υδατάνθρακας και πρέπει να μετράται.
Δεν είναι καλή ιδέα να χρησιμοποιούνται ως σνακ μπάρες δημητριακών, κράκερ, μπισκότα χωρίς ζάχαρη, ρυζογκοφρέτες ή χυμοί. Συχνά φαίνονται μικρά και «ελαφριά», αλλά μπορεί να έχουν μεγάλη επίδραση στο σάκχαρο.
Παραδείγματα πρακτικών γευμάτων
Ένα πρακτικό πρωινό μπορεί να είναι ομελέτα με δύο αυγά, μανιτάρια, πιπεριά και λίγη φέτα. Αν χρειάζεται υδατάνθρακας, μπορεί να προστεθεί μικρή μετρημένη ποσότητα ψωμιού ολικής άλεσης, αλλά όχι αυθαίρετα. Άλλη επιλογή είναι γιαούρτι χωρίς ζάχαρη με λίγους ξηρούς καρπούς, λίγες φράουλες ή βατόμουρα και κανέλα, ανακατεμένο σε μπολ ή σαν smoothie. Και μην ξεχνάτε, στο smoothie μπορείτε να προσθέσετε 2 κουταλάκια σκόνης κακάο (χωρίς υδατάνθρακες, δείτε τη ετικέτα) και στέβια, φτιάχνοντας έτσι ένα υπέροχο επιδόρπιο.

Ένα μεσημεριανό μπορεί να είναι ψητό ψάρι με χόρτα και σαλάτα. Μπορεί να είναι κοτόπουλο με μπρόκολο ή άλλη σαλάτα και έξτρα παρθένο ελαιόλαδο. Μπορεί να είναι μπιφτέκι σπιτικό με σαλάτα λάχανο-καρότο, με προσοχή στο καρότο αν η ποσότητα είναι μεγάλη. Μπορεί να είναι φακές σε μικρή μερίδα με μεγάλη σαλάτα, χωρίς ψωμί ή με ελάχιστη ποσότητα αν έχει εγκριθεί στο πρόγραμμα.
Ένα βραδινό μπορεί να είναι σαλάτα με τόνο, αυγό και ελαιόλαδο. Μπορεί να είναι κολοκυθάκια με γιαούρτι και λίγη πρωτεΐνη. Μπορεί να είναι ομελέτα με σπανάκι. Μπορεί να είναι γιαούρτι χωρίς ζάχαρη με λίγα καρύδια, αν το άτομο το ανέχεται καλά και δεν εμφανίζει νυχτερινές διακυμάνσεις.
Το σημαντικό είναι να μη δίνονται αυτά ως «καθολικές συνταγές». Κάθε άνθρωπος πρέπει να ελέγχει πώς ανταποκρίνεται το δικό του σάκχαρο.
Τι να προσέχετε στα ελληνικά φαγητά
Η ελληνική κουζίνα έχει πολλά θετικά στοιχεία: ελαιόλαδο, λαχανικά, ψάρια, όσπρια, χόρτα, σαλάτες, μυρωδικά και απλά μαγειρευτά. Έχει όμως και αρκετές παγίδες για το σάκχαρο, κυρίως λόγω ψωμιού, πατάτας, ρυζιού, ζυμαρικών και μεγάλων μερίδων.
Τα γεμιστά, για παράδειγμα, μπορεί να έχουν αρκετό ρύζι. Ο αρακάς και οι πατάτες είναι αμυλούχες τροφές. Η φασολάδα και οι φακές είναι θρεπτικές, αλλά έχουν υδατάνθρακες. Τα λαδερά συχνά τρώγονται με πολύ ψωμί. Το παστίτσιο, ο μουσακάς, οι πίτες και τα μακαρόνια έχουν υψηλό φορτίο υδατανθράκων και θερμίδων.
Αυτό δεν σημαίνει ότι πρέπει να εξαφανιστούν όλα. Σημαίνει ότι πρέπει να αλλάξει η αναλογία. Περισσότερη σαλάτα, περισσότερη πρωτεΐνη, μικρότερη ποσότητα αμύλου, λιγότερο ψωμί, καθόλου χυμός ή αναψυκτικό μαζί με το γεύμα.
Πώς να διαβάζετε τις ετικέτες
Οι ετικέτες τροφίμων είναι πολύτιμες, αλλά χρειάζεται να ξέρουμε τι κοιτάμε. Το πρώτο που πρέπει να ελέγχεται είναι οι συνολικοί υδατάνθρακες ανά μερίδα, όχι μόνο η ζάχαρη. Ένα προϊόν μπορεί να γράφει «χωρίς ζάχαρη», αλλά να περιέχει άμυλο ή άλλους υδατάνθρακες που επηρεάζουν το σάκχαρο.
Επίσης, πρέπει να ελέγχεται το πραγματικό μέγεθος μερίδας. Πολλά προϊόντα παρουσιάζουν τις τιμές για μικρή μερίδα, ενώ στην πράξη ο άνθρωπος καταναλώνει διπλάσια ή τριπλάσια ποσότητα. Ένα κράκερ μπορεί να φαίνεται αθώο, αλλά τα 5-6 κράκερ μπορεί να δώσουν αρκετούς υδατάνθρακες.
Ιδιαίτερη προσοχή χρειάζεται στις λέξεις «ολικής», «fit», «light», «protein», «χωρίς προσθήκη ζάχαρης» και «διαίτης». Αυτές οι λέξεις δεν σημαίνουν αυτόματα ότι το προϊόν είναι κατάλληλο για κάποιον που λαμβάνει βασική ινσουλίνη.

Η παρακολούθηση σακχάρου δείχνει την αλήθεια
Κανένα άρθρο δεν μπορεί να αντικαταστήσει τις προσωπικές μετρήσεις. Δύο άνθρωποι μπορεί να φάνε την ίδια τροφή και να έχουν διαφορετική γλυκαιμική αντίδραση. Αυτό εξαρτάται από το βάρος, την ευαισθησία στην ινσουλίνη, το επίπεδο δραστηριότητας, την ώρα της ημέρας, το στρες, τον ύπνο, τη φαρμακευτική αγωγή και τη συνολική σύσταση του γεύματος.
Γι’ αυτό οι μετρήσεις πριν και μετά τα γεύματα είναι χρήσιμες. Δείχνουν αν μια τροφή είναι πράγματι ανεκτή ή αν απλώς θεωρείται υγιεινή. Η καταμέτρηση υδατανθράκων βοηθά επίσης, επειδή ο υδατάνθρακας είναι το κύριο θρεπτικό συστατικό που επηρεάζει τη γλυκόζη στο αίμα. Νοσοκομειακές οδηγίες του University Hospitals Birmingham εξηγούν ότι η καταμέτρηση υδατανθράκων βοηθά στην πρόβλεψη της γλυκαιμικής αντίδρασης και στην προσαρμογή ινσουλίνης ή πρόσληψης υδατανθράκων, όταν αυτό έχει εκπαιδευτεί σωστά από επαγγελματία υγείας.
Πρακτικές συμβουλές για καθημερινή εφαρμογή
Το πρώτο πρακτικό βήμα είναι να αφαιρεθούν από το σπίτι τα τρόφιμα που οδηγούν εύκολα σε υπερκατανάλωση: γλυκά, μπισκότα, χυμοί, αναψυκτικά, κράκερ, πατατάκια, μπάρες δημητριακών και συσκευασμένα σνακ. Δεν χρειάζεται να βασανίζεται κάποιος καθημερινά με πειρασμούς στο ντουλάπι.
Το δεύτερο βήμα είναι να υπάρχει έτοιμη πρωτεΐνη. Βραστά αυγά, ψητό κοτόπουλο, τόνος, γιαούρτι χωρίς ζάχαρη, τυρί σε ελεγχόμενη ποσότητα ή ψάρι μπορούν να κάνουν ένα γεύμα πιο εύκολο και πιο ασφαλές.
Το τρίτο βήμα είναι να υπάρχουν πάντα λαχανικά. Σαλάτα πλυμένη, αγγούρι, ντομάτα, λάχανο, βραστά χόρτα, μπρόκολο ή ψητά λαχανικά μπορούν να γεμίσουν το πιάτο χωρίς να χρειάζεται μεγάλη ποσότητα αμυλούχου τροφής.
Το τέταρτο βήμα είναι η σταθερότητα. Τα γεύματα δεν χρειάζεται να είναι ίδια, αλλά πρέπει να έχουν παρόμοια λογική. Αν σήμερα το μεσημεριανό έχει ρύζι, ψωμί και φρούτο, ενώ αύριο δεν έχει σχεδόν καθόλου υδατάνθρακες, το σάκχαρο μπορεί να γίνει απρόβλεπτο.
Σημαντική είναι επίσης και η υποστήριξη από όλη την οικογένεια. Χρειάζεται τεράστια ψυχική δύναμη για να ακολουθήσει κάποιος σωστή διατροφή όταν οι γύρω του κάνουν ακριβώς το αντίθετο. Μάλιστα, είναι μια ευκαιρία για όλη την οικογένεια να μπει σε ένα σωστό και υγιεινό διατροφικό πλάνο με πολλά οφέλη για όλους.

Τι κάνουμε σε σοβαρή υπογλυκαιμία ή «σοκ υπογλυκαιμίας»
Η υπογλυκαιμία είναι μία από τις πιο σημαντικές καταστάσεις που πρέπει να γνωρίζει κάθε άτομο με διαβήτη, αλλά και οι άνθρωποι γύρω του. Συνήθως μιλάμε για χαμηλό σάκχαρο όταν η γλυκόζη πέσει κάτω από 70 mg/dL, ενώ το NHS αναφέρει ως συνηθισμένο όριο τα 4 mmol/L, δηλαδή περίπου 72 mg/dL. Η υπογλυκαιμία χρειάζεται γρήγορη αντιμετώπιση, γιατί μπορεί να εξελιχθεί σε σύγχυση, έντονη αδυναμία, απώλεια συνείδησης ή σπασμούς.
Αν το άτομο έχει τις αισθήσεις του, μπορεί να καταπιεί με ασφάλεια και έχει χαμηλό σάκχαρο, εφαρμόζεται συνήθως ο κανόνας 15-15: παίρνει περίπου 15 γραμμάρια γρήγορου υδατάνθρακα, περιμένει 15 λεπτά και ξαναμετρά το σάκχαρο. Αν παραμένει χαμηλό, η διαδικασία επαναλαμβάνεται. Παραδείγματα γρήγορων υδατανθράκων είναι τα δισκία γλυκόζης, λίγος χυμός, κανονικό αναψυκτικό με ζάχαρη ή άλλη μορφή άμεσα απορροφήσιμης γλυκόζης. Μετά τη διόρθωση, αν το επόμενο γεύμα αργεί, χρειάζεται συχνά ένα μικρό πιο σταθερό σνακ, σύμφωνα με τις οδηγίες του γιατρού.
Αν όμως το άτομο έχει χάσει τις αισθήσεις του, δεν ανταποκρίνεται σωστά, δεν μπορεί να καταπιεί, έχει σπασμούς ή βρίσκεται σε κατάσταση σοβαρής σύγχυσης, δεν του δίνουμε τίποτα από το στόμα. Δεν δίνουμε νερό, χυμό, ζάχαρη, μέλι ή φαγητό, γιατί υπάρχει κίνδυνος πνιγμού ή εισρόφησης. Σε αυτή την περίπτωση η σοβαρή υπογλυκαιμία είναι επείγουσα κατάσταση. Καλούμε άμεσα το 166 ή το 112 και, αν υπάρχει διαθέσιμη γλυκαγόνη και κάποιος είναι εκπαιδευμένος να τη χρησιμοποιήσει, τη χορηγεί σύμφωνα με τις οδηγίες του σκευάσματος. Η Αμερικανική Διαβητολογική Εταιρεία αναφέρει ότι η σοβαρή υπογλυκαιμία μπορεί να προκαλέσει σύγχυση ή απώλεια συνείδησης και χρειάζεται βοήθεια από άλλο άτομο, ενώ η γλυκαγόνη μπορεί να χρησιμοποιηθεί ακόμη και σε άτομο που είναι αναίσθητο.
Μετά από σοβαρή υπογλυκαιμία, ακόμη κι αν το άτομο συνέλθει, πρέπει να ενημερωθεί ο γιατρός. Μπορεί να χρειάζεται αλλαγή στη δόση της ινσουλίνης, στις ώρες των γευμάτων, στην ποσότητα υδατανθράκων ή στον τρόπο άσκησης. Η υπογλυκαιμία δεν είναι κάτι που απλώς «πέρασε». Είναι μήνυμα ότι κάτι στο πρόγραμμα, στη φαρμακευτική αγωγή ή στην καθημερινότητα χρειάζεται επανεκτίμηση.
Τι συμπεραίνουμε
Οι τροφές και τα γεύματα για άτομα που λαμβάνουν βασική ινσουλίνη πρέπει να επιλέγονται με στόχο τη σταθερότητα. Η βασική ινσουλίνη βοηθά τον οργανισμό στις περιόδους νηστείας, αλλά δεν αναιρεί την ανάγκη για προσεκτική διατροφή. Οι υδατάνθρακες χρειάζονται αυστηρό έλεγχο, ακόμη και όταν προέρχονται από ολικής άλεσης προϊόντα, όσπρια ή φρούτα.
Η καλύτερη βάση είναι τα μη αμυλούχα λαχανικά, η επαρκής πρωτεΐνη και τα καλά λιπαρά σε λογικές ποσότητες. Οι αμυλούχες τροφές πρέπει να καταναλώνονται σε μικρές, μετρημένες μερίδες και μόνο εφόσον ταιριάζουν στις μετρήσεις σακχάρου και στο εξατομικευμένο πρόγραμμα.
Το ιδανικό γεύμα δεν είναι απαραίτητα περίπλοκο. Είναι δομημένο, μετρημένο και προβλέψιμο. Και στον διαβήτη, η προβλεψιμότητα είναι δύναμη.

